دیفتری
دیفتری
دیفتری
دیفتری نوعی بیماری مسری، عفونی و بسیار خطرناک است که به صورت اپیدمی و پاندمی رخ می دهد. عامل این بیماری نوعی باسیل است که در بینی، حلق و حنجره وارد شده و تولید غشای کاذب می کند. این باسیل سم تولید خواهد کرد.دیفتری قبل از میلاد مسیح شناخته شده است ولی مطالعات
بالینی “روتوفو” و شاگردش “تروزو”، این بیماری را از سایر آنژینها جدا کردند.میکروب این بیماری توسط “کلب ولفلر” کشف شد و کمک نمود تا واکسنی برای عامل بیماری آماده شود.
دیفتری در هر سن و سالی رخ میدهد اما شیوع آن در سن 6-2 سالگی بیشتر خواهد بود. برخیاز خانوادهها به این بیماری حساستر هستند لذا لازم است بدانید که این بیماری در پاییز و زمستان بیشتر است.
سرایت بیماری
عامل بیماری می تواند به صورت مستقیم و غیر مستقیم سرایت پیدا کند. سرایت غیر مستقیم به کمک اسباب بازی ها، لباس و هوای اتاق صورت میگیرد که دو مورد آخر کمتر احتمال دارد. در سرایت مستقیم باید با بیمار تماس داشت. قطرات بزاق، عطسه و… بهترین راه برای انتشار میکروب
هستند افرادی که هنوز بیماری در آن ها تشخیص داده نشده است و البته افرادی که درمان شده ولی عامل بیماری هنوز در گلو و بینی وجود دارد، عامل انتشار بیماری هستند. لازم به ذکر است که دیفتری 5-2 روز و حتی بیشتر، نهفتگی دارد.
مشخصات بیماری
دیفتری از طریق هوا، وارد گلو، بینی و لوزه ها شده و فرد را بیمار می کند. علائم این بیماری به شرح زیر است:
- غشای کاذبی که توسط عامل باسیل ایجاد می شود، به صورت تکه تکه های خاکستری رنگ است.
- ممکن است در افراد سالم به صورت تورم ساده بدون غشای کاذب باشد.
- دیفتری بینی غالبا به کمک ترشحات یک طرفه بینی و تکه های مخاط داخلی بینی تشخیص داده می شود.
- دیفتری پوست و زخم ها به ندرت رخ میدهد.
سرچشمه بیماری
- ترشحات حلق و بینی فرد مبتلا به دیفتری و اشخاص حامل میکروب دیفتری
- ترشحات زخم های دیفتری
طریقه شیوع و انتقال بیماری
- تماس با حامل میکروب و اشیای آلوده
- تماس با بیمار
- تماس با ترشحات فرد بیمار
- و گاها شیر
دوران سرایت و واگیر
این دوره مختلف خواهد بود به این معنا که تا زمانی که باسیل بیماری از ترشحات و همچنین ضایعات از بدن حذف نشده اند، معمولا دوره سرایت از 2 هفته کمتر و از 4 هفته بیشتر نخواهد شد.
حساسیت و استقامت در برابر بیماری
کودکانی که از مادران مصون به عامل بیماری به دنیا آمده اند، تا چند ماه اول زندگی خود به این بیماری ایمن هستند و در اغلب موارد این مصونیت تا 6 ماهگی از بین خواهد رفت.
آمار نشان داده است که بیش از نیمی مادران به این بیماری مصون نیستند. مصونیت طبیعی در اغلب موارد از طریق تماس با منبع میکروب رخ خواهد داد.مصونیت های گذران ایجاد شده و مصونیت های طولانی مدت به طور مصنوعی هم به دست می آیند. البته توجه داشته باشید که یکبار مبتلا
به این بیماری به معنی ایمنی دائمی نیست.
استیلای بیماری
این بیماری ممکن است به صورت انفرادی و یا به صورت گروهی رخ بدهد. شیوع بیماری در مناطق معتدل و در ماه های قبل و بعد از زمستان بیشتر خواهد بود. یک چهارم بیماری و همچنین نیمی از مرگ، در کودکان کمتر از 5 سال رخ میدهد ولی همگی به حالت مصونیت کودک بستگی دارد.
پیشگیری از بیماری
به منظور مصونیت اطفال به این بیماری روش های مختلفی وجود دارد:
- لازم است که از 6-2 ماهگی توکسوئیدهای دیفتری استفاده شود که معمولا با واکسن سیاه سرفه همراه میشود و هر کدام را باید با فاصله یک ماه تزریق نمود. این تلقیح باید حداقل با یک تزریق دیگر در بین ماههای سوم تا دوازدهم تقویت شود. اگر
بخواهیم بیشتر نسبت به دیفتری مقاوم شویم، توصیه میشود که یکبار هم در دوران مدرسه و همچنین در ابتدای بلوغ این واکسن را استفاده نماییم. در انگلستان این قانون وجود دارد که بین روز اول تولد تا ماه هشتم باید تزریق انجام شود. - در افراد بالغ همانند معلمین، پزشکان و… باید مصونیت کامل ایجاد شود. در این موارد باید آزمایش عکس العملهای شدید را درباره آن ها انجام داد که برای این منظور باید از عکس العملهای موضعی و مزاجی جلوگیری نمود. البته در افرادی که عکس
العمل ندارند، میزان تزریق معمولی است و در افرادی که عکس العمل دارند باید مقادیر متوالی و رقیق توکسوئید تزریق شود. - شیرها باید پاستوریزه شده و ضدعفونی شوند یا این که این عمل ضد عفونی را با جوشاندن انجام داد.
- اطرافیان بیمار باید از او دور بوده و واکسن را تزریق نمایند.
کنترل شخص بیمار و اشیای محیط
- شناسایی بیمار و تشخیص بالینی و آزمایشگاهی به صورت همزمان
- جدا کردن بیمار از دیگران تا زمانی که به فاصله 24 ساعت، دو بار از ترشحات بینی بیمار نمونه گیری شده و در آزمایش کشت شود. قبل از آزمایش نباید به بیمار دارو داد. بعد باید جواب را بررسی نمود که آیا منفی است یا مثبت. در صورتی که به
آزمایشگاه دسترسی ندارید باید تا دو هفته بعد از اتمام بیماری، مریض را دور از بقیه نگه داشت - ضد عفونی کردن وسایل متعلق به بیمار را فراموش نکنید.
- تهویه و ضدعفونی کردن اتاق بیمار هم اهمیت دارد.
قرنطینه بیمار
تمامی افرادی که با بیمار در ارتباط هستند باید از او جدا مانده و تحت مراقبت قرار بگیرند. این مراقبت زمانی بیشتر اهمیت پیدا می کند که احتمال بدهید اطرافیان بیمار، حامل میکروب هستند و یا اینکه از بینی آن ها ترشح خارج می شود. تمام افرادی تا زمانی که مشخص شود حامل
میکروب نیستند باید حتی از شغل خود مرخصی بگیرند.
مصونیت از بیماری
کودکان کمتر از 10 که واکسینه نشده و با فرد بیمار در ارتباط هستند باید بدون راکسیون شیک به منظور جلوگیری از بیماری آنتی توکسین تلقیح کنند. در صورتی که واکسن کافی نبود باید مقداری توکسوئید در همان وقت به کودک دادهشود.برای کودکان باسن بیشتر و افراد بالغ، باید
معاینه روزانه توسط پزشک انجام شود و همچنین باید واکسیناسیون انجام شود.
جست و جوی کانون بیماری
لازم است که بیمارانی که گزارشی برای آنها ارائه نشده، دچار بیماری غیر معمولی بودهاند و یا حامین میکروب و حتی شیر را به دقت بررسی نمود تا کانون بیماری مشخص شود.
جلوگیری از همه گیری بیماری
سریعا باید برای مصونیت مصنوعی بیماری، اقدام شود و با تلقیح واکسن ضددیفتری، از پیشرفت آن خودداری شود.
دیفتری حنجره یا دیفتری خطرناک (گروپ)
این نوع عارضه به دنبال آنژین دیفتری که درمان نشده و یا در زمان دیر شدن در درمان، رخ میدهد. این بیماری بیشتر در کودکان 5-2 سال دیده شده و در شیرخواران و افراد بزرگسال به ندرت بروز میکند. گاها دیفتری حنجره ای با عفونت های ثانوی همانند سرخک، سیاه سرفه و گریپ
همراه است که در فصل سرما و مرطوب شرایط برای بیماری مساعدتر خواهد شد.
علائم بیماری
بیشتر علائمی که رخ می دهد مربوط به مسدود شدن مجرای حنجره مخاط آن و مسمومیت عمومی است.
1- دوره اختلالات صدا
این دوره با کندی شروع می شود که علائم زیر را خواهد داشت:
- گاهی تب چند روزه
- سرفه خشک
- خشن شدن صدا و سرفه که بعد از آن سرفه خشن باقی می ماند ولی صدا خاموش می شود. در نهایت هم سرفه خاموش میشود.در این مرحله اگر سرم دیفتری تزریق نشود، بعد از 2-1 روز اختلالات تنفسی بروز می کند.
2- دوران اختلالات تنفسی
- تنگی نفس
- کبود شدن صورت
- این وضعیت چند دقیقه طول کشیده و بعد حملات نزدیک به هم شده و دوران خفقان شروع می شود. در دوران اختلال تنفس، استفاده از سرم و داروهای ضد اسپاسم، ممکن است کمی مفید باشد.
3- دوران خفقان
- تلاش برای نفس کشیدن و در نتیجه فرسوده شدن به دلیل تقلا کردن
- بی صدا بودن تنفس
- تنفس تند و سطحی
- شدید شدن کبودی دست و پا و صورت
- گاها صورت سفید و لب ها کبود می شود.
- کوچک بودن نبض
- عرق سرد بر روی تمام بدن
- فرا رسیدن مرگ در حالت اغما
اول بهتر است از توباژ و تراکئوتومی استفاده شود. در صورتی که غشای کاذب به نای و برونشها برسد، تراکئوتومی مفید نخواهد بود. بعد از تراکئوتومی ممکن است برونکوپنومونی تولید شود. لازم به ذکر است که گاهی گروپ بدون آنزین بروز می کند.
علائم بیماری :
کبودی پوست
تب
سرفه خشک
خشن شدن صدا
اختلات تنفسی(تنگی نفس،کبود شدن صورت)
گلو درد
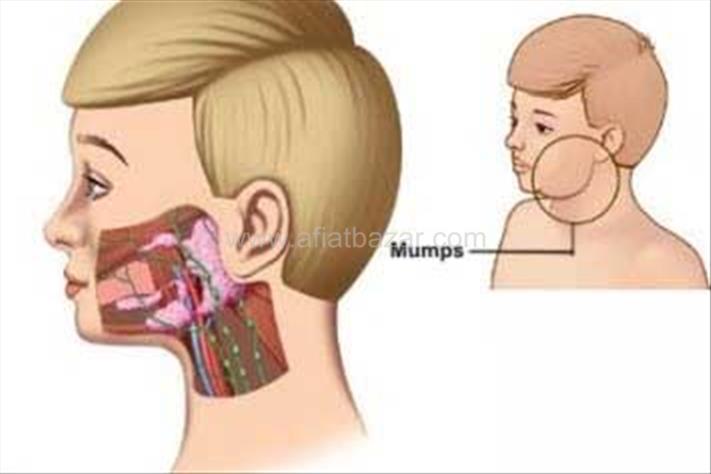
غدد لنفاوی متورم درگردن
دشواری در تنفس یا بلع
تغییر در بینایی
کوچک بودن نبض
عرق سرد روی تمام بدن